Tigna: cos'è, come riconoscerla, cause frequenti e come curarla

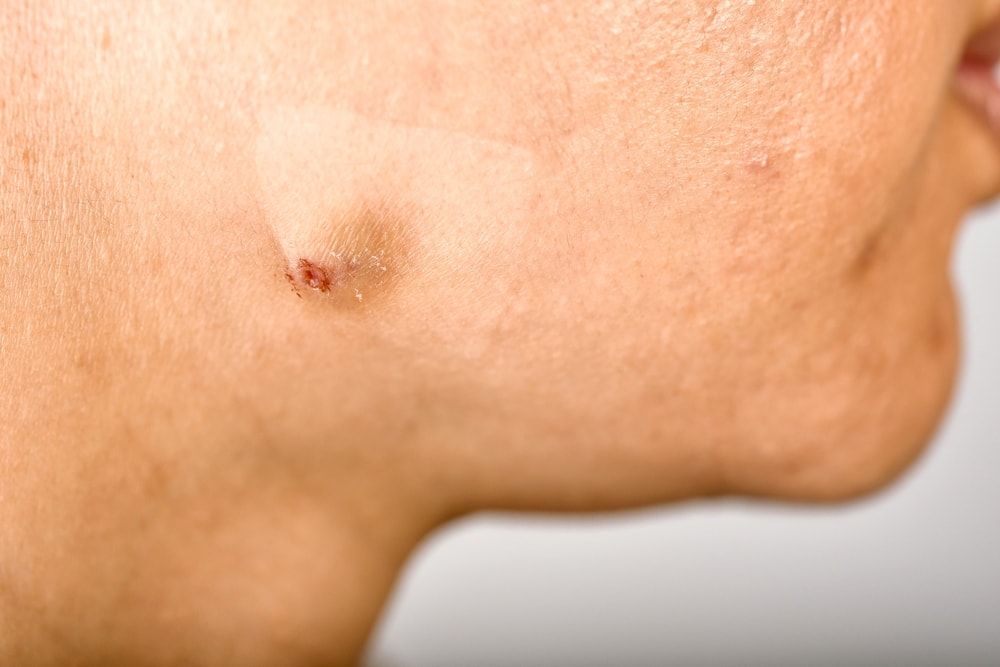
La pelle è il nostro primo biglietto da visita, il confine sottile che separa il corpo dal mondo esterno; proprio per questo, quando viene compromessa da condizioni infettive come la tigna, può generare disagio e insicurezza. La tigna è un'infezione micotica superficiale, determinata da funghi dermatofiti, che si manifesta con caratteristiche lesioni ad anello, riconoscibili da bordi definiti e rossastri, accompagnati spesso da prurito e desquamazione.
Identificarla precocemente significa osservare attentamente cambiamenti sospetti della cute: chiazze rosse che si espandono lentamente, pelle irritata e sensazioni di fastidio persistenti. Tra le cause più frequenti vi sono il contatto diretto con persone o animali infetti e la condivisione di oggetti contaminati in ambienti comuni. Fortunatamente, la tigna è curabile con successo attraverso l'applicazione mirata di antimicotici topici o, nei casi più estesi, trattamenti sistemici prescritti da un dermatologo, restituendo così alla pelle salute e benessere.
Che cosa è la tigna?
La tigna è un'infezione micotica superficiale della cute provocata da funghi dermatofiti, che appartengono principalmente ai generi Trichophyton, Microsporum ed Epidermophyton.
La patologia dermatologica è classificata tra le micosi cutanee contagiose, poiché i dermatofiti responsabili hanno un'elevata capacità di diffusione sia per contatto diretto con persone o animali infetti, sia per trasmissione indiretta attraverso oggetti contaminati, quali indumenti, asciugamani o pettini.
L'incubazione della tigna varia in base al tipo di fungo coinvolto e alla sede dell'infezione, generalmente oscillando da alcuni giorni fino a circa due settimane; tuttavia, in alcuni casi, tale periodo può estendersi anche fino a tre settimane. La variabilità dipende dalla carica infettante del fungo e dalle condizioni immunitarie del soggetto esposto.
La fase iniziale della tigna è caratterizzata da un'iniziale colonizzazione della cheratina presente negli strati superficiali dell'epidermide, dove i dermatofiti si replicano rapidamente, espandendosi radialmente e penetrando negli strati più esterni della pelle. In questa prima fase, l'infezione è spesso limitata e circoscritta ad aree ben definite, con una progressione lenta e graduale che favorisce il riconoscimento precoce del disturbo.
È importante precisare che la fase iniziale rappresenta il momento ideale per un intervento terapeutico tempestivo, mirato all'eliminazione del fungo, prima che esso possa diffondersi ulteriormente o coinvolgere altre aree del corpo.
I sintomi della tigna
La tigna si manifesta con sintomi tipici che evolvono gradualmente a seconda della fase dell’infezione. Nelle prime fasi, il quadro clinico appare spesso sfumato e poco specifico, rendendo talvolta difficile un'immediata identificazione. Generalmente, il primo sintomo evidente è rappresentato dalla comparsa di piccole chiazze rossastre che tendono a espandersi lentamente, formando caratteristiche lesioni cutanee dalla forma circolare o ovale con bordi netti, rilevati e ben definiti. Queste chiazze possono apparire singolarmente o moltiplicarsi progressivamente, interessando aree più ampie della pelle.
Nel corso della progressione dell'infezione, tali lesioni assumono un aspetto caratteristico "ad anello", da cui deriva il nome comune "tigna", con margini rossastri e una porzione centrale più chiara. Spesso, le zone periferiche risultano maggiormente infiammate e possono presentare vescicole o piccole papule, che tendono a ingrandirsi progressivamente se non trattate adeguatamente.
Nella fase intermedia, la pelle coinvolta può apparire squamosa, con desquamazione diffusa o localizzata, indice dell’azione dei dermatofiti sulla cheratina degli strati superficiali dell'epidermide. Questo stadio intermedio è caratterizzato anche da un'accentuazione delle sensazioni di prurito o irritazione, che spesso inducono il paziente a grattarsi, favorendo così la diffusione ulteriore dell'infezione ad altre parti del corpo.
La fase avanzata, se non adeguatamente trattata, comporta un'estensione ulteriore delle lesioni che possono fondersi tra loro, creando ampie aree infiammate e intensamente desquamanti, con un significativo ispessimento cutaneo. In casi gravi o complicati da sovrainfezioni batteriche, la pelle può mostrare essudazione, croste o ulcere.
Di seguito una tabella riassuntiva che evidenzia i sintomi caratteristici della tigna in ciascuna fase dell'infezione:
Fase iniziale:
Chiazze rossastre
Piccole dimensioni
Bordi definiti
Lieve arrossamento
Fase intermedia:
Lesioni a forma di anello
Margini infiammati
Desquamazione
Prurito
Fase avanzata:
Estensione ampia delle lesioni
Fusione di chiazze
Ispessimento cutaneo
Possibile sovrainfezione
Croste o essudazione
Tigna e candida
La tigna e la candida sono entrambe infezioni micotiche della pelle, tuttavia, risultano essere condizioni distinte per caratteristiche cliniche, eziologia e modalità di trasmissione. Al contrario, la candidosi è causata prevalentemente dalla proliferazione patologica di lieviti appartenenti al genere Candida, con la specie più comune identificata come Candida albicans. La candidosi interessa frequentemente mucose e pieghe cutanee umide, quali la regione orale, l'area genitale e le ascelle, dove l'ambiente caldo e umido favorisce la crescita del fungo.
Sebbene entrambe le patologie siano accomunate dalla natura fungina, la tigna è generalmente caratterizzata da lesioni a forma anulare, con bordi arrossati e ben delimitati, che compaiono principalmente su pelle glabra, cuoio capelluto e unghie. La candida, invece, tende a manifestarsi con aree arrossate diffuse e prive della tipica configurazione anulare, spesso accompagnate da essudato biancastro nelle mucose colpite. Entrambe le condizioni richiedono una corretta identificazione clinica per avviare trattamenti mirati, poiché, pur presentando alcune sovrapposizioni nella sintomatologia generale, necessitano di approcci terapeutici specifici e differenziati.
Come si prende la tigna?
Il contagio della tigna può avvenire in due modalità:
diretto avviene principalmente attraverso il contatto cutaneo con individui già infetti o con animali domestici o selvatici portatori del fungo, come cani, gatti o roditori;
indiretto, invece, si verifica utilizzando o manipolando oggetti personali contaminati, quali asciugamani, indumenti, pettini, spazzole o superfici come tappeti e letti frequentati da persone o animali infetti.
Le spore fungine, estremamente resistenti, possono infatti sopravvivere a lungo negli ambienti esterni, incrementando significativamente la possibilità di diffusione dell'infezione. Condizioni ambientali come umidità e calore possono ulteriormente favorire la proliferazione e diffusione dei dermatofiti.
Inoltre, frequentare ambienti comunitari come palestre, piscine, spogliatoi o centri sportivi senza adeguate precauzioni igieniche può aumentare sensibilmente il rischio di contrarre la tigna.
La tigna nei bambini
La tigna nei bambini è una condizione dermatologica di rilievo pediatrico, soprattutto considerando la particolare vulnerabilità della pelle in età infantile, e ancor più nella prima infanzia. I neonati, infatti, possiedono una barriera cutanea fisiologicamente immatura e meno resistente, fattore che incrementa significativamente il rischio di contrarre infezioni micotiche come la tigna. Nei lattanti, l’infezione può diffondersi rapidamente e complicarsi a causa delle difese immunitarie non ancora pienamente sviluppate.
Lo scenario comporta una maggiore probabilità di sovrainfezioni batteriche secondarie, che possono esitare in quadri clinici più complessi, richiedendo interventi terapeutici tempestivi e mirati per evitare ulteriori complicanze.
La trasmissione della tigna nei bambini più piccoli avviene spesso attraverso il contatto diretto con familiari o altri bambini infetti, oppure tramite animali domestici o ambienti frequentati da animali portatori del fungo.
Proprio per la facilità con cui i neonati e i bambini contraggono l’infezione, è fondamentale adottare precauzioni igieniche accurate: nelle strutture comunitarie, quali asili nido e scuole materne, la tigna può diffondersi rapidamente tra i piccoli frequentanti, rendendo necessari interventi preventivi e misure di isolamento temporaneo dei soggetti colpiti.
Tra i principali rischi associati alla tigna nei neonati vi è anche quello di sviluppare una risposta infiammatoria accentuata, con possibili conseguenze sistemiche, quali febbre e malessere generale, oltre a lesioni cutanee più severe rispetto a quelle osservate nei bambini più grandi o negli adulti. È pertanto essenziale una diagnosi precoce e accurata da parte del pediatra o dermatologo, per limitare le complicanze e garantire una terapia antifungina appropriata. L’applicazione tempestiva delle misure terapeutiche adeguate e la vigilanza clinica consentono generalmente una risoluzione rapida dell’infezione, riducendo al minimo i rischi associati e promuovendo il recupero completo della salute cutanea del neonato.
La diagnosi di tigna dal dermatologo
La diagnosi di tigna da parte del dermatologo è essenziale per individuare con precisione la presenza di dermatofiti e per distinguere l'infezione micotica da altre patologie cutanee simili che potrebbero generare confusione diagnostica. Durante la visita dermatologica, lo specialista procede innanzitutto a un'attenta ispezione clinica della cute, valutando con precisione la morfologia delle lesioni, la loro disposizione, l'estensione e i margini. Questa analisi obiettiva è cruciale per orientare la diagnosi verso una sospetta infezione fungina.
A integrazione dell’esame clinico, il dermatologo può ricorrere a specifiche tecniche diagnostiche, prima fra tutte l'esame microscopico diretto. Questa metodica, nota anche come test con idrossido di potassio (KOH), prevede il prelievo indolore di squame dalla lesione sospetta, trattate poi con una soluzione di KOH per facilitare l'identificazione al microscopio delle strutture fungine caratteristiche, quali ife e spore. Tale procedura consente un'immediata conferma diagnostica, sebbene non identifichi il genere o la specie specifica del fungo.
Per una diagnosi ancora più approfondita e per identificare con certezza l'agente patogeno coinvolto, il dermatologo può richiedere l'esecuzione di una coltura micologica, una procedura che consiste nel porre il materiale prelevato dalle lesioni cutanee su specifici terreni di coltura, consente la crescita dei dermatofiti responsabili entro alcuni giorni o settimane, offrendo informazioni definitive riguardo al fungo specifico coinvolto e alla sua sensibilità agli antifungini disponibili.
In casi clinicamente dubbi o atipici, può essere indicata una biopsia cutanea, ovvero un piccolo prelievo di tessuto sottoposto poi a esame istologico. Questo approfondimento permette di escludere patologie dermatologiche alternative, come psoriasi, dermatite atopica o altre forme di dermatosi, che possono talvolta manifestarsi con quadri clinici sovrapponibili alla tigna.
La diagnosi dermatologica della tigna risulta dunque essere un procedimento articolato, che integra abilmente osservazione clinica e indagini laboratoristiche specifiche, al fine di garantire al paziente una cura precisa ed efficace.
FAQ
La tigna è contagiosa?
La tigna è altamente contagiosa, trasmissibile sia per contatto diretto con individui o animali infetti, sia indirettamente attraverso oggetti contaminati come asciugamani, indumenti o superfici. Le spore fungine responsabili della tigna possono sopravvivere a lungo nell'ambiente, facilitando la diffusione dell'infezione soprattutto in ambienti comunitari come palestre, scuole o piscine. È essenziale osservare accurate norme igieniche e trattare tempestivamente le persone colpite per limitare la diffusione dell'infezione ad altri soggetti.
Tigna, quando non è più contagiosa?
La tigna cessa di essere contagiosa generalmente dopo alcuni giorni dall'inizio di una terapia antifungina adeguata. Sebbene la durata del periodo contagioso possa variare in base alla gravità dell'infezione e al tipo di trattamento effettuato, mediamente si stima che la contagiosità diminuisca significativamente dopo circa 48-72 ore dall'avvio della cura. Tuttavia, è prudente attendere la completa risoluzione clinica delle lesioni cutanee e l'autorizzazione del dermatologo prima di considerare definitivamente eliminato il rischio di contagio.
Prenota ora la tua Visita Dermatologica
Cerca la prestazione medica di cui hai bisogno.
AutoreElty
Specializzati in tematiche di salute e benessere, ci impegniamo a fornirvi informazioni precise, aggiornate e facilmente accessibili per aiutarvi a vivere una vita più sana.
Chi siamo?
Elty è composto da un team di esperti in salute pubblica, nutrizionisti, medici e giornalisti scientifici. Uniamo le nostre diverse competenze per portarvi articoli che coprono un'ampia gamma di argomenti, dalla nutrizione alla salute mentale, dalla prevenzione delle malattie agli ultimi ritrovati della medicina.
La nostra missione
La nostra missione è chiarire il complesso mondo della salute e del benessere, rendendolo accessibile a tutti. Crediamo fermamente che un pubblico informato sia un pubblico più sano, e ci impegniamo a mantenervi aggiornati con contenuti affidabili e ben ricercati.
Articoli correlati
Scopri altri articoli per prenderti cura della tua salute...