Infertilità maschile: cause, sintomi, diagnosi e come affrontarla
- Cos'è l'infertilità maschile e qual è la differenza con la sterilità?
- Quali sono le cause principali dell'infertilità maschile?
- Fattori di rischio: stili di vita e condizioni mediche
- Quali sono i sintomi dell'infertilità maschile?
- Diagnosi: quali esami fare per scoprire l'infertilità?
- Spermiogramma: come interpretare i valori
- Come si cura l'infertilità maschile: terapie e trattamenti
- Prevenzione: è possibile migliorare la fertilità?
- Quando è il momento di consultare un medico specialista?
- Con Elty trovi lo specialista giusto per il tuo percorso
- Domande frequenti sull'infertilità maschile
- Fonti
Ci sono situazioni che si aspettano, si pianificano, si desiderano con cura. E poi non arrivano. Quando una coppia prova ad avere un figlio senza riuscirci, il pensiero corre spesso alla donna, ma in realtà circa il 50% dei casi di difficoltà riproduttiva coinvolge anche il fattore maschile, secondo i dati dell'Organizzazione Mondiale della Sanità. Questo dato cambia molto la prospettiva: l'infertilità maschile non è un'eccezione rara, è una realtà frequente che merita attenzione, informazione e un percorso adeguato.
Il problema è che spesso non si vede e non si sente. Non fa male, non dà segnali evidenti. Per questo può restare nell'ombra per mesi o anni, mentre la coppia continua a provare, a sperare, a interrogarsi. Capire cosa si intende con questo termine, quali ne sono le cause e cosa si può fare è il primo passo per uscire dall'incertezza.
Questo articolo ti offre una panoramica chiara e aggiornata sull'infertilità maschile: dalle cause alle opzioni disponibili, passando per gli esami diagnostici e i consigli di prevenzione. Non sostituisce una valutazione specialistica, ma può aiutarti a orientarti con maggiore consapevolezza.
Cos'è l'infertilità maschile e qual è la differenza con la sterilità?
L'infertilità maschile è la condizione in cui un uomo ha una ridotta capacità di contribuire al concepimento, pur conservando una funzione riproduttiva parziale. In termini clinici, si parla di infertilità quando una coppia non riesce a ottenere una gravidanza dopo 12 mesi di rapporti sessuali regolari non protetti, e la causa coinvolge parametri seminali alterati o altri fattori legati alla funzione riproduttiva maschile.
La sterilità, invece, indica una condizione definitiva e assoluta: l'assenza totale di capacità riproduttiva. Nella pratica clinica, i due termini vengono spesso sovrapposti nel linguaggio comune, ma la distinzione è importante perché molte forme di infertilità maschile sono reversibili o trattabili. Sapere che si tratta di infertilità, e non di sterilità, apre spesso scenari terapeutici concreti.
L'infertilità maschile può presentarsi in forme diverse. Alcune riguardano la quantità degli spermatozoi (come nell'oligospermia, dove il numero è ridotto, o nell'azoospermia, dove sono assenti). Altre coinvolgono la motilità degli spermatozoi, condizione nota come astenozoospermia, oppure la loro morfologia, come avviene nella teratozoospermia. Spesso più alterazioni coesistono nello stesso quadro clinico.
Quali sono le cause principali dell'infertilità maschile?
Le cause dell'infertilità maschile si classificano tradizionalmente in tre categorie in base alla sede del problema: pre-testicolari, testicolari e post-testicolari.
Le cause pre-testicolari riguardano alterazioni ormonali che si trovano a monte del testicolo. L'ipofisi e l'ipotalamo regolano la produzione di testosterone e di FSH (ormone follicolo-stimolante), che a sua volta stimola la produzione di spermatozoi. Quando questi segnali ormonali sono alterati, l'intero processo di spermatogenesi risulta compromesso. Condizioni come l'ipogonadismo ipogonadotropo rientrano in questa categoria.
Le cause testicolari sono le più frequenti e includono il varicocele, la criptorchidismo (mancata discesa del testicolo nello scroto), infezioni come la parotite in età adulta, anomalie cromosomiche come la sindrome di Klinefelter, e danni da agenti chimici, radiazioni o farmaci. Il varicocele, in particolare, è presente in circa il 40% degli uomini con infertilità che si sottopongono a valutazione, secondo la letteratura andrologica.
Le cause post-testicolari coinvolgono il trasporto degli spermatozoi lungo le vie seminali. Ostruzioni dei dotti deferenti, assenza congenita dei deferenti (frequente in uomini portatori di mutazioni del gene CFTR, associato alla fibrosi cistica), o esiti di infezioni che hanno causato stenosi rappresentano alcune delle condizioni più comuni in questa categoria.
Fattori di rischio: stili di vita e condizioni mediche
Oltre alle cause dirette, esistono fattori di rischio che possono ridurre la qualità seminale in modo significativo. Alcuni sono legati allo stile di vita, altri a condizioni mediche preesistenti, e la loro combinazione può aggravare un quadro già compromesso.
Il fumo di sigaretta è associato a una riduzione della motilità degli spermatozoi e a un aumento del danno ossidativo al DNA spermatico. Anche il consumo abituale di alcol interferisce con la produzione di testosterone e può alterare la morfologia degli spermatozoi. L'obesità modifica il profilo ormonale maschile, aumentando la conversione del testosterone in estrogeni e riducendo la qualità del liquido seminale.
L'esposizione prolungata a calore elevato è un fattore spesso sottovalutato: il testicolo lavora in modo ottimale a una temperatura leggermente inferiore a quella corporea. Professioni che prevedono posizioni sedute prolungate, uso frequente di saune, o indumenti aderenti possono influire nel tempo. Anche l'esposizione professionale a sostanze tossiche, pesticidi, metalli pesanti o radiazioni ionizzanti è associata a un deterioramento della spermatogenesi.
Sul fronte delle condizioni mediche, infezioni dell'apparato genitale come la prostatite, l'epididimite o le malattie sessualmente trasmesse non trattate possono lasciare esiti sulle vie seminali. Il diabete mellito e alcune malattie autoimmuni possono anch'esse influire sulla funzione riproduttiva maschile.
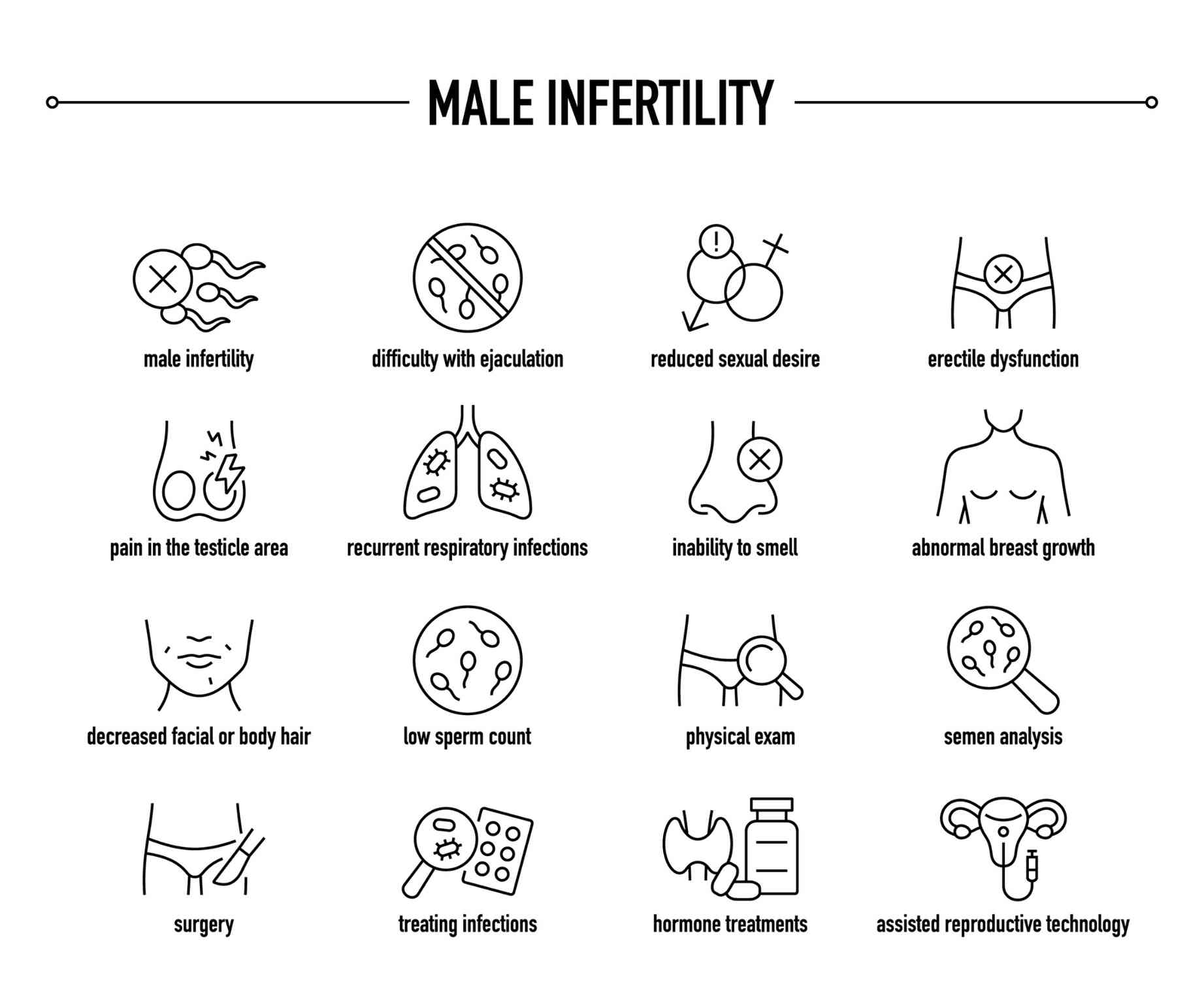
Quali sono i sintomi dell'infertilità maschile?
Uno degli aspetti più complessi dell'infertilità maschile è che, nella stragrande maggioranza dei casi, non produce sintomi visibili o avvertibili. Un uomo può avere parametri seminali gravemente alterati e non accorgersene in nessun modo: la funzione sessuale, la libido e l'aspetto fisico rimangono del tutto normali.
Il segnale più concreto e spesso unico è proprio la difficoltà a concepire dopo un periodo adeguato di tentativi. In alcuni casi, però, possono essere presenti segnali indiretti che vale la pena conoscere. Il dolore o il gonfiore ai testicoli, la presenza di un varicocele palpabile, una riduzione del volume testicolare o alterazioni della funzione erettile e dell'eiaculazione possono rappresentare spie di condizioni sottostanti che influiscono anche sulla fertilità.
Cambiamenti nella libido o nella funzione sessuale possono riflettere un'alterazione del profilo ormonale, in particolare dei livelli di testosterone. Anche la ginecomastia, cioè lo sviluppo di tessuto ghiandolare mammario nell'uomo, può essere un segnale di squilibrio ormonale legato a condizioni che riducono la fertilità, come la sindrome di Klinefelter. Nei casi in cui si sospettino problemi di erezione, può essere utile approfondire anche eventuali problemi di erezione con uno specialista.
In sintesi: non aspettare un segnale fisico evidente per approfondire. Se hai difficoltà a concepire, il passo successivo è una valutazione specialistica, indipendentemente da come ti senti.
Diagnosi: quali esami fare per scoprire l'infertilità?
Il percorso diagnostico per l'infertilità maschile inizia sempre con una visita andrologica. Lo specialista raccoglie la storia clinica, indaga le abitudini di vita, le patologie pregresse, l'uso di farmaci e la storia riproduttiva della coppia. Su questa base orienta gli esami successivi.
Il primo esame da eseguire è lo spermiogramma, che analizza il liquido seminale in modo completo. Se i risultati risultano alterati, lo specialista può prescrivere esami ormonali per misurare FSH, LH, testosterone, prolattina e ormone tiroideo, utili a escludere cause pre-testicolari.
L'ecocolordoppler scrotale permette di visualizzare la struttura del testicolo e dell'epididimo, e di individuare la presenza di varicocele, cisti o altre alterazioni anatomiche. In alcuni casi si aggiungono l'analisi del DNA spermatico per valutare l'integrità del materiale genetico e, quando indicato, indagini genetiche come il cariotipo o la ricerca di microdelezioni del cromosoma Y.
La biopsia testicolare è riservata a casi specifici, in particolare quando si sospetta un'azoospermia non ostruttiva, per valutare se siano presenti spermatozoi direttamente nel tessuto testicolare da poter utilizzare in tecniche di fecondazione assistita.
Spermiogramma: come interpretare i valori
Lo spermiogramma è l'esame cardine nella valutazione della fertilità maschile. Analizza il liquido seminale secondo parametri standardizzati dall'OMS, aggiornati nel 2021 con i valori di riferimento più recenti.
I parametri principali da conoscere sono i seguenti:
Volume dell'eiaculato: il valore di riferimento è pari o superiore a 1,4 ml. Un volume ridotto può indicare problemi di eiaculazione o ostruzione delle vie seminali.
Concentrazione degli spermatozoi: il valore soglia è di almeno 16 milioni per millilitro. Valori inferiori configurano un quadro di oligospermia.
Motilità progressiva: almeno il 30% degli spermatozoi deve muoversi in modo progressivo e diretto. La riduzione di questo parametro definisce l'astenozoospermia.
Morfologia normale: almeno il 4% degli spermatozoi deve presentare una forma normale secondo i criteri di Kruger. Una percentuale inferiore indica teratozoospermia.
Vitalità: almeno il 54% degli spermatozoi deve essere vivo al momento dell'analisi.
Un singolo spermiogramma alterato non è sufficiente per una diagnosi definitiva. Lo specialista valuterà sempre l'opportunità di ripetere l'esame a distanza di almeno 2-3 mesi, che corrisponde al tempo necessario per un ciclo completo di spermatogenesi, prima di formulare conclusioni e pianificare eventuali approfondimenti.
Come si cura l'infertilità maschile: terapie e trattamenti
La cura dell'infertilità maschile varia in base alla causa identificata durante il percorso diagnostico. Non esiste un approccio unico: il piano terapeutico è sempre personalizzato dallo specialista in base al quadro clinico della persona.
Quando la causa è ormonale, la terapia farmacologica può ripristinare i livelli di FSH e LH attraverso gonadotropine o altri farmaci che stimolano la spermatogenesi. Questa strategia è efficace in molti casi di ipogonadismo ipogonadotropo.
In presenza di varicocele clinicamente significativo e associato ad alterazioni seminali, l'intervento chirurgico o la correzione percutanea rappresentano opzioni consolidate. Diversi studi dimostrano un miglioramento dei parametri seminali nei mesi successivi alla procedura, con un potenziale beneficio anche sul tasso di gravidanza spontanea. Per chi vuole approfondire, è utile sapere come riconoscere il varicocele e quando rivolgersi a uno specialista.
Le infezioni delle vie genitali vengono trattate con terapia antibiotica mirata. Le ostruzioni dei dotti deferenti possono essere affrontate chirurgicamente, con tecniche microchirurgiche che cercano di ripristinare il transito degli spermatozoi.
Quando le terapie convenzionali non sono sufficienti, o quando la causa non è trattabile, si accede alle tecniche di procreazione medicalmente assistita (PMA). Le principali opzioni sono l'inseminazione intrauterina (IUI), la fecondazione in vitro (FIV) e la ICSI (iniezione intracitoplasmatica dello spermatozoo), che permette di fecondare un ovocita anche con un numero molto ridotto di spermatozoi. In caso di azoospermia, è possibile recuperare spermatozoi direttamente dal testicolo attraverso tecniche chirurgiche come TESE o micro-TESE.
Prevenzione: è possibile migliorare la fertilità?
Non tutte le cause di infertilità maschile sono prevenibili, ma alcune azioni concrete possono contribuire a mantenere o migliorare la qualità seminale nel tempo.
Smettere di fumare è uno dei passi con il maggiore impatto documentato sulla qualità degli spermatozoi. Allo stesso modo, ridurre il consumo di alcol, mantenere un peso corporeo adeguato e praticare attività fisica regolare contribuiscono a preservare un profilo ormonale equilibrato e una buona funzione testicolare.
Limitare l'esposizione a sostanze tossiche, indossare dispositivi di protezione individuale in ambienti lavorativi a rischio e evitare il calore eccessivo nella zona scrotale sono accorgimenti pratici che possono fare la differenza, soprattutto quando si sta attivamente cercando una gravidanza.
Anche la gestione dello stress cronico merita attenzione: alcune evidenze suggeriscono che lo stress ossidativo associato a stati di tensione prolungata possa influire negativamente sulla motilità e sull'integrità del DNA spermatico. Attività come il movimento fisico, il sonno regolare e tecniche di rilassamento possono supportare il benessere generale e, indirettamente, la funzione riproduttiva. Prendersi cura della propria qualità del sonno è uno degli aspetti spesso sottovalutati nel percorso di prevenzione.
Infine, le diagnosi precoci contano: condizioni come il varicocele o le infezioni genitali, se identificate e trattate tempestivamente, riducono il rischio di danni permanenti alla spermatogenesi.
Quando è il momento di consultare un medico specialista?
La regola generale suggerita dalle linee guida internazionali, incluse quelle dell'European Association of Urology, indica di avviare una valutazione con un andrologo dopo 12 mesi di rapporti sessuali non protetti senza ottenere una gravidanza. Questo tempo si riduce a 6 mesi quando la partner ha più di 35 anni, oppure in presenza di fattori di rischio noti come un varicocele già diagnosticato, una storia di infezioni genitali, un criptorchidismo o pregressi trattamenti oncologici.
Non è necessario aspettare che emergano sintomi fisici: come abbiamo visto, l'infertilità maschile nella maggior parte dei casi non ne produce. Se hai dubbi, se stai pianificando una gravidanza e vuoi partire con un quadro chiaro, o se hai già elementi di preoccupazione nella tua storia clinica, rivolgerti a uno specialista prima dei 12 mesi è una scelta sensata, non prematura.
L'andrologo è il riferimento principale per questo tipo di valutazione. In alcuni percorsi, anche l'urologo e il genetista possono far parte del team che segue la persona, soprattutto quando si sospetta un'origine genetica o cromosomica del problema.
Con Elty trovi lo specialista giusto per il tuo percorso
Affrontare il tema della fertilità richiede un interlocutore di fiducia, qualcuno che ti ascolti, ti spieghi cosa sta succedendo e ti aiuti a capire i passi successivi senza fretta e senza risposte vaghe. Su Elty puoi trovare andrologi e specialisti della fertilità disponibili per una valutazione, sia in presenza che da remoto, senza tempi di attesa lunghi e con la chiarezza che ogni persona merita.
Che tu stia cercando di capire un risultato di spermiogramma, voglia un secondo parere o stia muovendo i primi passi nel percorso diagnostico, Elty è qui per rendere più semplice l'accesso alla cura giusta, al momento giusto. Puoi esplorare tutte le risorse disponibili nella sezione guide per approfondire i temi legati alla salute maschile e riproduttiva.
Prenota ora una Visita Andrologica
Cerca la prestazione medica di cui hai bisogno.
Domande frequenti sull'infertilità maschile
Come si fa a capire se un uomo è fertile o no?
Per valutare la fertilità maschile, lo strumento principale è lo spermiogramma, un'analisi del liquido seminale che misura concentrazione, motilità e morfologia degli spermatozoi. Un andrologo può integrare la valutazione con esami ormonali e strumentali per avere un quadro diagnostico completo e affidabile.
Cosa fare in caso di infertilità maschile?
In caso di infertilità maschile, il primo passo è rivolgersi a un andrologo per una valutazione specialistica. In base alla causa individuata, il percorso può includere modifiche dello stile di vita, terapia farmacologica, intervento chirurgico o tecniche di procreazione medicalmente assistita come la ICSI o la IUI.
Quali sono i sintomi di infertilità maschile?
I sintomi dell'infertilità maschile sono nella maggior parte dei casi assenti. Il segnale più frequente è la difficoltà a concepire dopo 12 mesi di rapporti non protetti. In alcuni casi possono comparire dolore testicolare, riduzione della libido o alterazioni della funzione erettile, che meritano sempre una valutazione.
Come si cura l'infertilità maschile?
La cura dell'infertilità maschile varia in base alla causa. Le opzioni disponibili includono terapia ormonale, correzione chirurgica del varicocele, trattamento delle infezioni, miglioramento dello stile di vita e, nei casi più complessi, tecniche di procreazione medicalmente assistita come la ICSI o la fecondazione in vitro.
Cos'è l'azoospermia?
L'azoospermia è la condizione in cui nel liquido seminale non sono presenti spermatozoi. Può essere di tipo ostruttivo, quando un blocco meccanico impedisce il trasporto, o non ostruttiva, quando la produzione testicolare è assente o gravemente ridotta. In entrambi i casi, è necessaria una valutazione andrologica approfondita.
Il varicocele causa sempre infertilità?
Il varicocele non determina infertilità in modo automatico, ma è tra le cause più frequenti di ridotta qualità seminale. La dilatazione delle vene scrotali altera la temperatura testicolare e può compromettere la spermatogenesi. La correzione chirurgica migliora i parametri seminali in molti uomini, ma la risposta è individuale.
Lo stress può influire sulla fertilità maschile?
Lo stress cronico può interferire con la fertilità maschile alterando i livelli ormonali, inclusi testosterone e gonadotropine. Alcune ricerche associano lo stress ossidativo a una riduzione della motilità e dell'integrità del DNA spermatico. Gestire lo stress è quindi parte integrante di un percorso orientato al benessere riproduttivo.
Dopo quanti mesi senza concepire bisogna fare gli esami?
Le linee guida indicano di avviare una valutazione specialistica dopo 12 mesi di rapporti sessuali non protetti senza gravidanza. Il tempo si riduce a 6 mesi se la partner ha più di 35 anni o in presenza di fattori di rischio noti. In nessun caso è utile aspettare la comparsa di sintomi fisici.
Fonti
World Health Organization (WHO), WHO Laboratory Manual for the Examination and Processing of Human Semen, 6ª edizione, 2021.
Istituto Superiore di Sanità (ISS), Infertilità maschile, portale ISSalute, 2023.
European Association of Urology (EAU), EAU Guidelines on Male Infertility, 2023.
Ministero della Salute, Procreazione Medicalmente Assistita: relazione al Parlamento, 2022.
Krausz C, Riera-Escamilla A., Genetics of male infertility, Nature Reviews Urology, 2018.
Agarwal A. et al., Male oxidative stress infertility (MOSI): proposed terminology and clinical practice guidelines for management of idiopathic male infertility, World Journal of Men's Health, 2019.
Società Italiana di Andrologia e Medicina della Sessualità (SIAMS), Linee guida sull'infertilità maschile, 2020.
Le informazioni contenute in questo articolo hanno scopo divulgativo e non sostituiscono una valutazione medica personalizzata.
AutoreElty
Specializzati in tematiche di salute e benessere, ci impegniamo a fornirvi informazioni precise, aggiornate e facilmente accessibili per aiutarvi a vivere una vita più sana.
Chi siamo?
Elty è composto da un team di esperti in salute pubblica, nutrizionisti, medici e giornalisti scientifici. Uniamo le nostre diverse competenze per portarvi articoli che coprono un'ampia gamma di argomenti, dalla nutrizione alla salute mentale, dalla prevenzione delle malattie agli ultimi ritrovati della medicina.
La nostra missione
La nostra missione è chiarire il complesso mondo della salute e del benessere, rendendolo accessibile a tutti. Crediamo fermamente che un pubblico informato sia un pubblico più sano, e ci impegniamo a mantenervi aggiornati con contenuti affidabili e ben ricercati.
Articoli correlati
Scopri altri articoli per prenderti cura della tua salute...