Disfagia: significato, sintomi, cause e cure. Quando preoccuparsi e quali test fare
La disfagia è una condizione clinica che, pur essendo spesso sottovalutata, rappresenta un disturbo serio e potenzialmente pericoloso, specialmente nella popolazione anziana e nei pazienti neurologici. Essa non è una malattia a sé stante, ma piuttosto un sintomo complesso di una patologia di base che compromette l’efficienza e la sicurezza dell’atto del deglutire.
Che cosa è la disfagia?
La disfagia è la difficoltà o l’impedimento nel deglutire, cioè nel trasportare il cibo solido, i liquidi o la saliva dalla bocca allo stomaco. Questo processo coinvolge oltre 50 coppie di muscoli e numerosi nervi cranici e spinali in un complesso atto neuromuscolare che dura pochi secondi.
La disfagia viene clinicamente classificata in due tipologie principali in base all'area anatomica interessata:
Disfagia orofaringea: il problema risiede nella fase iniziale della deglutizione, che coinvolge la bocca, la faringe e la parte superiore dell’esofago. È tipicamente causata da patologie neurologiche o neuromuscolari (come ictus, Parkinson, SLA) che compromettono la coordinazione e la forza muscolare.
Disfagia esofagea: il problema risiede nell'esofago, dovuto a un ostacolo meccanico o a un disturbo della motilità esofagea. È causata da stenosi (restringimenti), tumori o disturbi della motilità (es. acalasia).
Che cosa è la disfagia paradossa?
La disfagia paradossa (o selettiva per liquidi) è una manifestazione specifica della disfagia orofaringea, in cui il paziente riferisce maggiore difficoltà, tosse e rischio di soffocamento (aspirazione) con i liquidi rispetto ai cibi solidi.
Questo fenomeno si verifica perché i liquidi, avendo un flusso rapido e disorganizzato, richiedono una chiusura delle vie aeree (laringe) estremamente rapida e coordinata.
Quando la coordinazione neuromuscolare è compromessa (ad esempio, dopo un ictus o nella malattia di Parkinson), il tempo di chiusura è insufficiente, e il liquido può inavvertitamente entrare nella trachea. I solidi, al contrario, sono più facili da gestire perché, richiedendo più tempo per essere masticati e preparati, permettono alla muscolatura laringea di avere maggiore preavviso per proteggere le vie aeree.
Quali sono i sintomi della disfagia?
I sintomi della disfagia variano a seconda della gravità e della fase della deglutizione colpita. Riconoscere questi segnali è vitale per prevenire le complicanze.
I sintomi più comuni includono:
tosse o schiarimento della gola: durante o immediatamente dopo aver deglutito.
sensazione di cibo bloccato (bolo faringeo): la percezione che il cibo si sia fermato in gola o dietro lo sterno.
rigurgito nasale: il cibo o il liquido risalgono e fuoriescono dal naso.
voce gorgogliante o "umida": un suono che indica la presenza di secrezioni o residui di cibo sulla laringe.
eccessiva salivazione o fuoriuscita di cibo dalla bocca: incapacità di controllare la fase orale della deglutizione.
bisogno di deglutire più volte: per eliminare un singolo boccone di cibo.
perdita di peso inspiegata: e disidratazione, dovute alla difficoltà o al timore di mangiare e bere a sufficienza.
infezioni respiratorie ricorrenti: polmoniti ab ingestis (dovute all'aspirazione di cibo o liquidi nei polmoni).
Quali sono le cause della disfagia?
Le cause della disfagia sono molteplici e possono essere raggruppate in eziologie neurologiche, strutturali e muscolari.
Cause neurologiche
Esempi di patologie: Ictus, Morbo di Parkinson, Sclerosi Multipla (SM), SLA, demenza
Descrizione: Danni al cervello, al tronco encefalico o ai nervi cranici che controllano i muscoli della deglutizione, con compromissione di coordinazione e forza.
Cause strutturali/meccaniche
Esempi di patologie: Tumori (orofaringei o esofagei), diverticolo di Zenker (sacca nella faringe), stenosi esofagee, anelli o webs esofagei
Descrizione: Ostruzioni fisiche o restringimenti che impediscono il libero passaggio del cibo.
Cause muscolari (neuromuscolari)
Esempi di patologie: Miastenia grave, distrofia muscolare, miopatie infiammatorie
Descrizione: Indebolimento della muscolatura deputata alla deglutizione.
Cause infiammatorie / altro
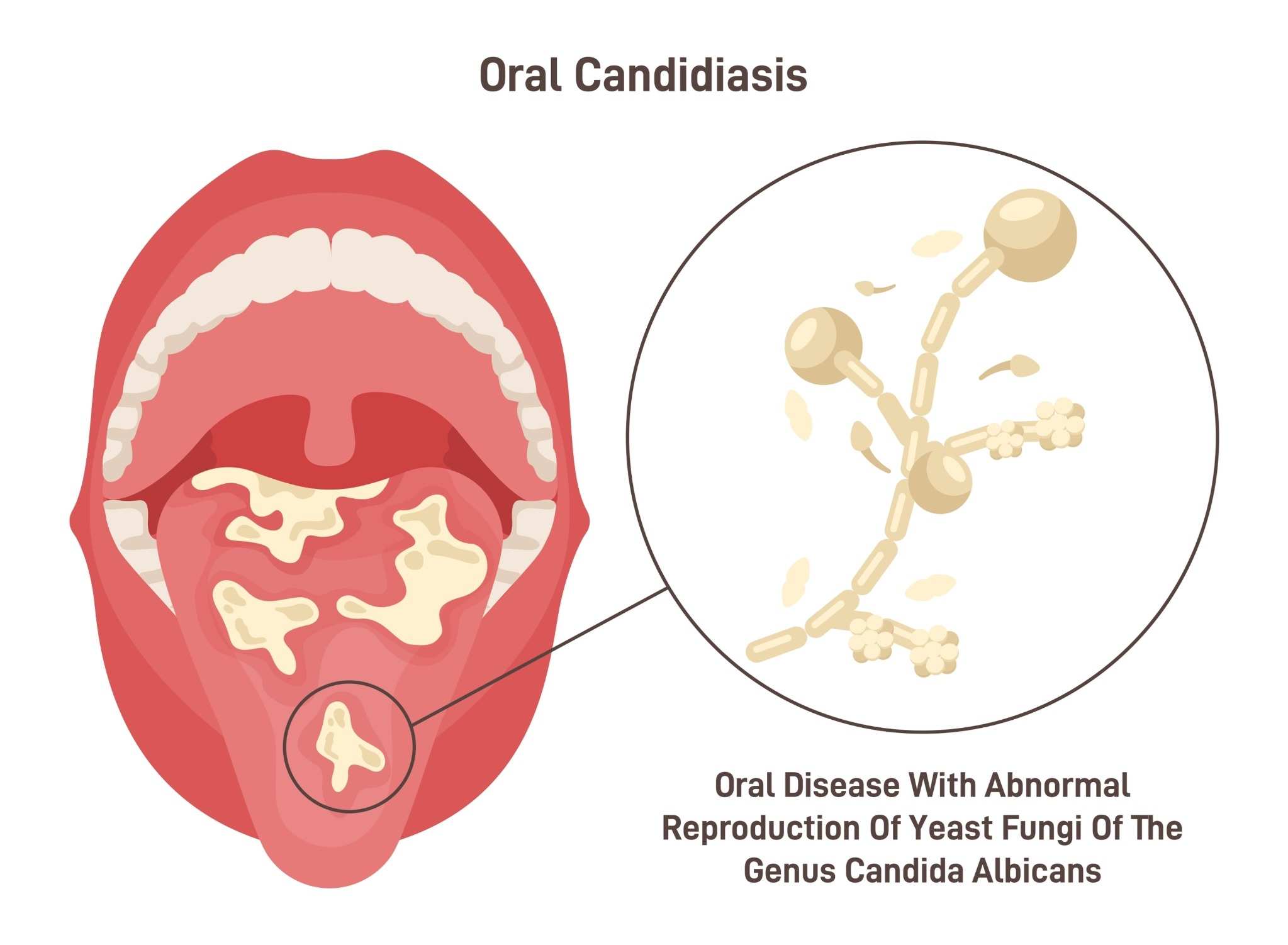
Esempi di patologie: Esofagite da reflusso cronica, radioterapia a testa e collo (con fibrosi), infezioni (candida esofagea)
Descrizione: Infiammazione o danno tissutale che causa dolore e/o rigidità.
Quale è la cura per la disfagia?
La cura per la disfagia è sempre multidisciplinare e dipende strettamente dalla causa sottostante. Il team di cura include gastroenterologi, neurologi, nutrizionisti, otorinolaringoiatri e specialisti della riabilitazione.
La gestione si basa su due pilastri:
Trattamento eziologico: terapia mirata alla causa. Ad esempio, la chirurgia per rimuovere un tumore o dilatare una stenosi esofagea, o farmaci per controllare il reflusso o l'infiammazione.
Trattamento riabilitativo e compensatorio: gestione del sintomo per garantire sicurezza nutrizionale.
Terapia logopedica/foniatrica: esercizi mirati per rafforzare i muscoli della lingua, delle labbra e della faringe, e per migliorare la chiusura laringea.
Manovre compensatorie: istruzione del paziente su posture e manovre da adottare durante la deglutizione (es. chin tuck – mento in dentro, rotazione del capo) per indirizzare il bolo nella direzione più sicura.
Modifica della dieta: il regime alimentare è adattato per rendere il cibo più sicuro (vedi sezione successiva).
Nutrizione artificiale: nei casi più gravi in cui il rischio di aspirazione è troppo elevato, può essere temporaneamente o permanentemente necessario l'inserimento di un sondino nasogastrico (SNG) o di una gastrostomia endoscopica percutanea (PEG) per garantire l'apporto calorico e idrico.
Cosa sapere sulla visita foniatrica per disfagia?
La valutazione della deglutizione è condotta da un Logopedista e/o un Foniatra (specialisti della comunicazione e della deglutizione) ed è un passaggio obbligato per stabilire il piano di cura. La valutazione non è solo clinica ma si avvale di strumenti oggettivi:
Test Disfagia
Valutazione del logopedista: si basa sull'osservazione del paziente mentre mangia e beve consistenze standard (acqua, budino, biscotti). Vengono analizzati i segnali di allarme (tosse, voce gorgogliante) e testata la forza orale.
Videofluoroscopia (VFS) o Modified Barium Swallow Study (MBSS): è l'esame standard per la diagnosi strumentale. Si esegue in sala radiologica, dove il paziente deglutisce cibi e liquidi miscelati con bario (mezzo di contrasto). Le immagini a raggi X registrate in tempo reale mostrano il percorso del bolo e identificano il punto esatto in cui avviene l'aspirazione o la penetrazione (il bolo entra in laringe senza essere aspirato).
FEES (Fiberoptic Endoscopic Evaluation of Swallowing): un esame meno invasivo della VFS, che utilizza un endoscopio flessibile inserito attraverso il naso per visualizzare direttamente la faringe e la laringe prima e dopo la deglutizione, permettendo di rilevare residui e aspirazioni.
Alimentazione per disfagia
La modifica delle consistenze alimentari è la strategia compensatoria più importante e deve essere supervisionata da un nutrizionista e dal logopedista. L'obiettivo è rallentare i liquidi e rendere i solidi omogenei e facili da manipolare.
Vengono utilizzate scale standardizzate, come la IDDSI (International Dysphagia Diet Standardization Initiative), che classificano gli alimenti in base a livelli di consistenza e viscosità.
Modifica dei liquidi: i liquidi vengono addensati usando addensanti in polvere o gel. Si passa da una consistenza di tipo "nettare" a "miele" e, nei casi più gravi, a "budino" (estremamente viscoso), per rallentare il flusso ed evitare l'aspirazione.
Modifica dei solidi: si prediligono consistenze omogenee che non si sfaldino in bocca (es. purea, creme, omogeneizzati). Si evitano cibi che producono briciole (biscotti secchi), cibi che richiedono forte masticazione (carne fibrosa) o cibi a doppia consistenza (brodo con pasta in pezzi).
Mangiare e bere sempre seduti con il busto eretto, in un ambiente tranquillo, senza fretta, e supervisionati se necessario.
Quando preoccuparsi
Sebbene un occasionale colpo di tosse sia comune, ci sono segnali che impongono un consulto medico urgente:
disfagia a esordio improvviso: soprattutto se associata a debolezza in una parte del corpo o difficoltà a parlare, può essere un segno di ictus.
dolore acuto e inspiegato (odinofagia): la deglutizione dolorosa, specie se accompagnata da febbre, può indicare un'infezione o un'infiammazione grave.
rapida perdita di peso: una perdita di peso significativa (5% del peso corporeo in un mese) o disidratazione a causa della difficoltà a nutrirsi in modo adeguato.
polmoniti ricorrenti: tosse e febbre che si presentano regolarmente suggeriscono che il meccanismo di aspirazione è attivo e potenzialmente letale.
FAQ
La disfagia è una condizione comune nell'anziano?
Sì, è molto comune. Si stima che la disfagia colpisca circa il 40% degli anziani ricoverati e oltre il 60% dei pazienti in rsa. Questa elevata incidenza è dovuta alla presbifagia, l'indebolimento fisiologico dei muscoli della deglutizione legato all'invecchiamento, aggravato spesso da patologie neurologiche (ictus, demenza) o dalla scarsa igiene orale.
Qual è la complicanza più grave della disfagia?
La complicanza più grave è la polmonite ab ingestis (o da aspirazione), che si verifica quando particelle di cibo, liquidi o secrezioni orali entrano nei polmoni, veicolando batteri e scatenando un'infezione. L'aspirazione, specialmente la "silente" (senza tosse), è una delle principali cause di morbilità e mortalità nei pazienti disfagici ospedalizzati o cronici.
La disfagia è sempre una condizione permanente?
Assolutamente no. Mentre la disfagia causata da malattie neurodegenerative progressive tende a peggiorare, in molti casi è temporanea. Ad esempio, dopo un ictus, molti pazienti migliorano significativamente nelle prime settimane o mesi grazie alla plasticità neurale e alla riabilitazione logopedica. Anche la disfagia post-chirurgica o infiammatoria è spesso reversibile.
Prenota ora una Visita Foniatrica
Cerca la prestazione medica di cui hai bisogno.
AutoreElty
Specializzati in tematiche di salute e benessere, ci impegniamo a fornirvi informazioni precise, aggiornate e facilmente accessibili per aiutarvi a vivere una vita più sana.
Chi siamo?
Elty è composto da un team di esperti in salute pubblica, nutrizionisti, medici e giornalisti scientifici. Uniamo le nostre diverse competenze per portarvi articoli che coprono un'ampia gamma di argomenti, dalla nutrizione alla salute mentale, dalla prevenzione delle malattie agli ultimi ritrovati della medicina.
La nostra missione
La nostra missione è chiarire il complesso mondo della salute e del benessere, rendendolo accessibile a tutti. Crediamo fermamente che un pubblico informato sia un pubblico più sano, e ci impegniamo a mantenervi aggiornati con contenuti affidabili e ben ricercati.
Articoli correlati
Scopri altri articoli per prenderti cura della tua salute...